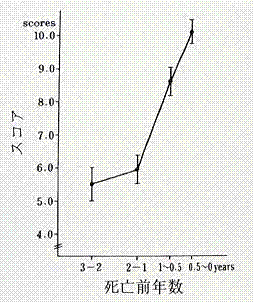

6.4余命
A.血液化学検査成績による余命一時点だけでなく現時点と6ヶ月後前の2つの時点での経時的な肝機能検査値の変化を比較することにより、予後予測の指標とする方法では1年後の肝不全死が予測された。
肝硬変における血液生化学所見のスコア化
|
スコア |
1 |
2 |
3 |
|
ビリルビン(Δmg/dl/6M) |
<0.5 |
0.5~1.5 |
1.5< |
|
ヘパプラスチンテスト(Δ%/6M) |
<5 |
5~10 |
10< |
|
コレステロール(Δmg/dl/6M) |
<10 |
10~20 |
20< |
|
コリンエストラーゼ(ΔΔpH/6M) |
<0.04 |
0.04~0.08 |
0.08< |
;正常は100%
以上の4項目について検査値の6ヶ月毎の変化を1~3点にスコア化すると
平成14年5月8日と11月19日の検査成績を比較すると
ビリルビン 1. 6→ 1.3 mg/dl 1点
ヘパプラスチンテスト検査成績 34 % → 29 % 2点
コレステロール 102 → 80 mg/dl 3点
コリンエストラーゼ 0.058 2点
合計 8点
余命予測 5~6点:3~2年 6~8点:1年 9点以上:0.5年未満
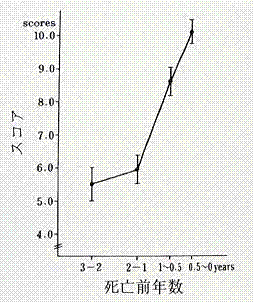

B.近畿肝移植検討会における肝移植適応評価基準による余命
非代謝期に陥ったもので移植時期としては内科的治療では余命が1年以内と判断される時期、具体的には
Ⅰ.原則として (1)ビリルビン≧3.0 mg/dl
(2)プロトロンビン時間≦40%または5秒以上の延長
(3)アルブミン≦2.5 g/dl
(4)難治性の腹水
(5)Ⅱ度以上の繰り返す肝性昏睡
以上の2項目以上を満たすものを条件としている。 私の場合は、平成14 年11月19日の検査成績
から(2)、(3)、(5)の3項目を満たしていた。
ビリルビン 1.3 mg/dl
コリンエストラーゼ 22 IU/l
プロトロンビン時間(延長) 7.0秒 (10.2秒を100%とした場合)
アルブミン 2.0 g/dl
コレステロール 80 mg/dl
栄養状態 コントロール可能
腹水 コントロール可能
肝性脳症 コントロール可能
Ⅱ.生存可能月数=18.4-0.16×(ビリルビン)
+0.035×(コリンエストラーゼ)
+0.011×(コレステロール)
-0.62×(プロトロンビン時間(延長))
-0.80×(栄養状態)
-1.70×(腹水)
-3.76×(肝性脳症)
≒9
注:栄養状態、腹水、肝性脳症(無:0、コントロール可能:1、不能:2)
以上の式からは、近畿肝移植検討会における肝移植適応評価基準による余命では、約9ヶ月という数字が得られた。
C.脳死肝移植適応評価委員会の医学的緊急性による余命
肝移植の対象となるのは、肝臓に起因する一次的・二次的障害で内科的治療が奏功しない患者です。
例としては 胆汁うっ滞性肝疾患
先天性代謝異常症
先天性胆道閉鎖症
肝硬変症
劇症肝炎
肝に限局した肝腫瘍等
私の場合は肝硬変症であり、肝移植しか生存できる可能性がないと診断されました。
肝移植には、脳死肝移植と血縁者あるいは配偶者から提供された肝臓の一部を用いる生体肝移植とがあります。
私の場合、平成14年12月段階での評価は、脳死移植適応評価委員会の医学的緊急性(詳細)では6点で予測余命は1ヶ月~6ヶ月(医学的緊急性6点)となりました。(平成23年8月厚生労働省では医学的緊急性の見直しが行われています)
肝硬変(肝炎ウイルス性、二次性胆汁性、アルコール性、その他)の場合
Child-Pugh A (総スコア 5~6点):1点(1年以上)Child-Pugh B (総スコア 7~9点):3点(6ヶ月~1年)
Child-Pugh C (総スコア 10点以上):6点(6ヶ月以内)
(前ページの結果より11点でChild-Pugh Cと判定)
以上の判定結果より、総合的に判断した結果、糸田敬弘の余命は6ヶ月以内と診断されました。
平成14年9月現在、脳死肝移植待機患者の予測余命は1ヶ月以内(9点)4名、1ヶ月~6ヶ月(6点)15名、6ヶ月~1年(3点)15名、1年以上(1点)21名となっていました。
9月現在で登録したと仮定した場合、順位は20位となるが、脳死肝移植の場合は、ドナー(臓器提供者)との血液型が一致しなければならないという条件があるため、実際にはドナーの方の血液型が判明した時点で順位が確定するとのことでした。 私の血液型はAB型であるため、何時、順番が回ってくるか分からず、しかも、脳死移植を実施できる病院は北陸にはなく、京都まで行く必要があったため、家族と相談した結果、生体肝移植を選択することに決めました。
[参考1]疾患別の予測余命
現行の適応評価で9点(予測余命1ヶ月未満)と評価されている主な疾患は「劇症肝炎」「肝移植後肝不全」「非代償性肝硬変」ある。
平成9年のレシピエント登録開始以降、登録時医学的緊急性9点と評価され、移植に至らず死亡してしまった事例の中で、「劇症肝炎」「肝移植後肝不全」「B型ウイルス性肝硬変」についてレシピエント登録から死亡までの日数の平均値、中央値などを算出したところ以下のとおり。
厚生労働省 第4回肝臓移植の基準等に関する作業班 資料2 「医学的緊急性の区分の見直しについて」より 平成23年8月3日
[参考2]肝臓移植が行える23の施設
23の施設の内訳:信州大学医学部附属病院、京都大学医学部附属病院、東北大学病院、名古屋大学医学部附属病院、大阪大学医学部附属病院、岡山大学病院、九州大学病院、北海道大学病院、東京大学医学部附属病院、慶應義塾大学病院、広島大学病院、長崎大学病院、自治医科大学附属病院、国立研究開発法人 国立成育医療研究センター
(18歳未満限定)*18歳以上も継続可能、金沢大学附属病院、三重大学医学部附属病院、神戸大学医学部附属病院、熊本大学病院、岩手医科大学附属病院、千葉大学医学部附属病院、東京女子医科大学病院、愛媛大学医学部附属病院、公立大学法人福島県立医科大学附属病院
[参考3]移植待機患者登録人数
最近の待機患者登録人数は(社)日本臓器移植ネットワークを参照願います。
[参考4]生体肝移植に健康保険の適用される疾患(平成15年12月15日通達 平成16年1月1日より適用)
先天性胆道閉鎖症
進行性肝内胆汁うっ滞症(原発性胆汁性肝硬変/原発性硬化性胆管炎を含む)
アラジール症候群
バッドキアリ症候群
先天性代謝性肝疾患(家族性アミロイドポリニューロパチーを含む)
多発性嚢胞肝
カロリ病
肝硬変(非代償期)
劇症肝炎(ウイルス性、自己免疫性、薬剤性、原因不明を含む)
肝細胞癌(肝硬変に合併する場合で、遠隔転移と血管侵襲を認めず、径5cm以下1個または径3cm以下3個以内)
[参考5]日本のHCC(肝細胞癌)に対するLDLT(生体肝移植)の保険適用が改定されました。(平成19年6月19日)
【HCC 初出例】
術前1ヶ月前のCTやMRIの画像診断で、ミラノ基準を満たしていれば保険適用あり。
【HCC 前治療例や再発例】
3ヶ月前までの治療暦については問わない。最終治療から3ヶ月以上経過し、なおかつCTやMRIの画像診断で、ミラノ基準を満たしていれば保険適用あり。
改定前の保険適用:切除標本の病理結果でミラノ基準を満たす。前治療を原則認めない。
| 合併症 | 障害者福祉制度等 | きんかんの会 | 肝移植治療成績 | 血液不適合 アンケート |
| 検査値の読み方 | 脳死肝移植 | 体験者講演会 | 晩期合併症 |